ホーム > センター概要
在宅医療・介護連携支援センターの設立について
日本では急速な高齢化に対して、高齢者が住み慣れた地域で医療、介護、生活支援などを包括的に受けられる「地域包括ケアシステム」の構築を進めております。
名古屋市においても、市民の約4人に1人(平成27年6月末現在)は65歳以上の高齢者となり、今後更なる高齢化が見込まれていることから、医療と介護をつなぐ架け橋として、『在宅医療・介護連携支援センター』を設立することとなりました。
当センターでは、医療や介護が必要になっても可能な限り人生の最期まで、住み慣れた地域で安心して生活できるよう、在宅医療と介護の連携をすすめ、もって名古屋市の高齢者の保健福祉の増進をできる仕組み作りを行ってまいりますので、当センター並びに「名古屋市医師会 在宅医療・介護連携システム」につきましてご理解・ご協力を賜りますようお願い申し上げます。
在宅医療・介護連携支援センターの主な役割
在宅医療・介護連携支援センターの運営
在宅医療・介護連携を支援する窓口として、在宅医療・介護連携支援センター(開館時間:午前9時~午後5時)を設置し、区内における在宅医療と介護の連携体制を支援いたします。
<主な業務>
- 切れ目のない在宅医療・介護提供体制の構築支援。
- 在宅医療・介護サービス資源に関する普及・啓発。
- 医師、介護事業者、地域住民等からの在宅医療・介護連携に関する相談対応・情報提供。
- 多職種並びに市民(地域住民)向けの各種研修・講演会の実施。
- 情報共有ツールの活用支援・普及促進。
- 後方支援病院等との連絡・調整支援。
- 退院時の連絡・調整支援。
- コンタクトセンターの運営支援。 など
名古屋市医師会 在宅医療・介護支援システムの運営
新規在宅医の参入促進並びに在宅医及び在宅医療に携わる多職種の負担軽減を枠組みとして、在宅医療・介護に対する安心・安全・透明性の確保、各地域の特性を踏まえての均てん化を図ります。
- 情報共有システム【多職種連携】
- 相互サポートシステム【在宅医グループの構築支援】
- コンタクトセンター【緊急対応窓口】
- 在宅アセスメントシステム【在宅療養へ移行する際の評価】
名古屋市医師会 在宅医療・介護支援システムについて
情報共有システム
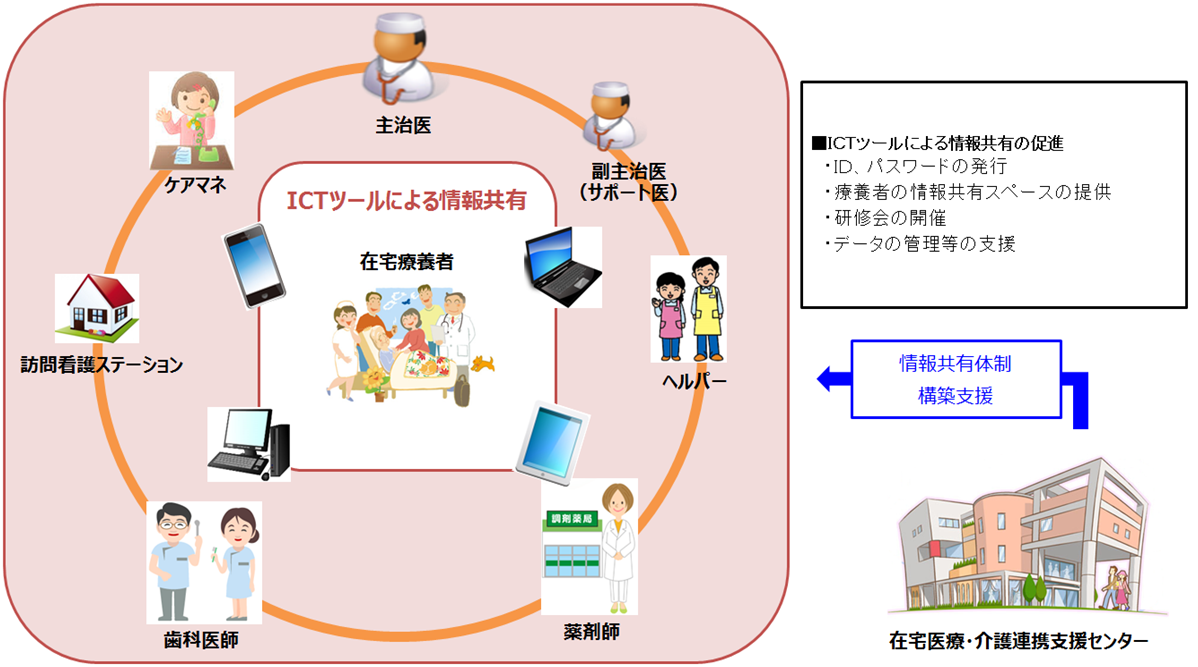
医療、介護、福祉関係者間の連携を図り、在宅療養者に安定した在宅療養サービスを提供するため、多職種によるICTツールを利用した情報共有体制の構築を支援します。
ICTツールによる情報共有体制の構築支援
- 在宅療養者を中心とした連携グループによる情報共有体制の一環として、ICTツールによる情報共有を促進します。(ICTツール=コミュニケーションツール)
- パソコンやスマートフォン、タブレット端末から情報共有システムにアクセスし、いつでもどこでもリアルタイムに在宅療養者の状況(バイタルサイン・病状)や生活情報(衛生環境・食生活等)を把握できるため、連携グループ内にて緊密な連携を図ることが可能となります。
- ICTツールにおいて、連携グループ間の意見交換により、即時に会議等の開催が困難な場合でもシステム内において共通認識に基づき、安定したサービスの提供が可能となります。(カンファレンス開催に伴う日程調整等も可能)
相互サポートシステム
主治医を中心とした多職種連携体制の構築を支援し、安定した在宅医療提供体制を構築します。
1.相互連携体制の構築
以下の依頼に対して、支援センターが情報提供を行います。
- 在宅医が多職種との連携を希望する場合
- 在宅医が他の在宅医との連携を希望する場合
- 在宅医が後方支援病院との連携を希望する場合
- ケアマネ等から在宅医の紹介依頼があった場合
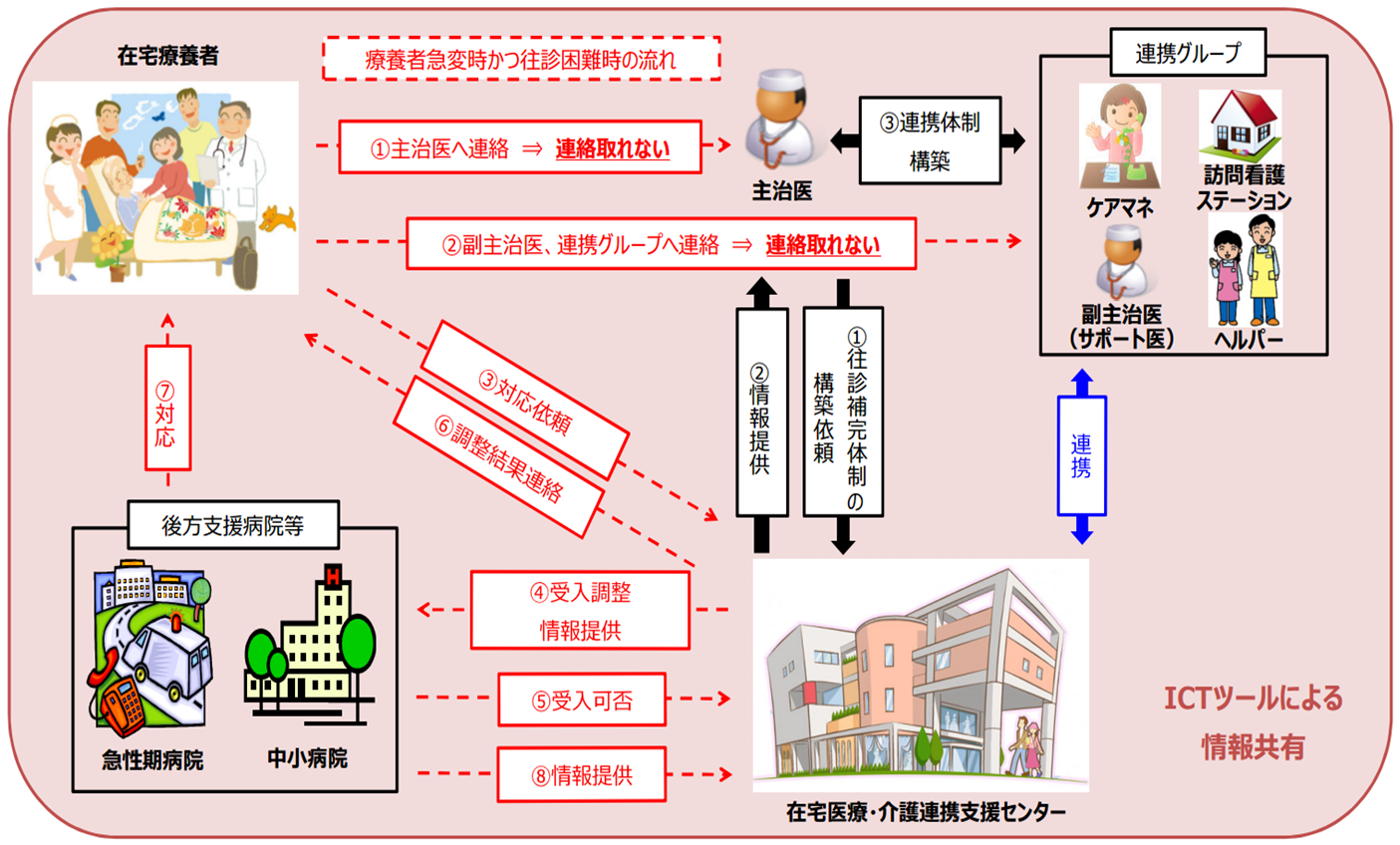
2.後方支援病院との連携体制構築(急変時対応)
- 連携グループにて対応困難な場合、支援センターを通じて、後方支援病院への受け入れ調整を行います。
※原則として、在宅医を中心とした連携グループでの対応を前提とする。
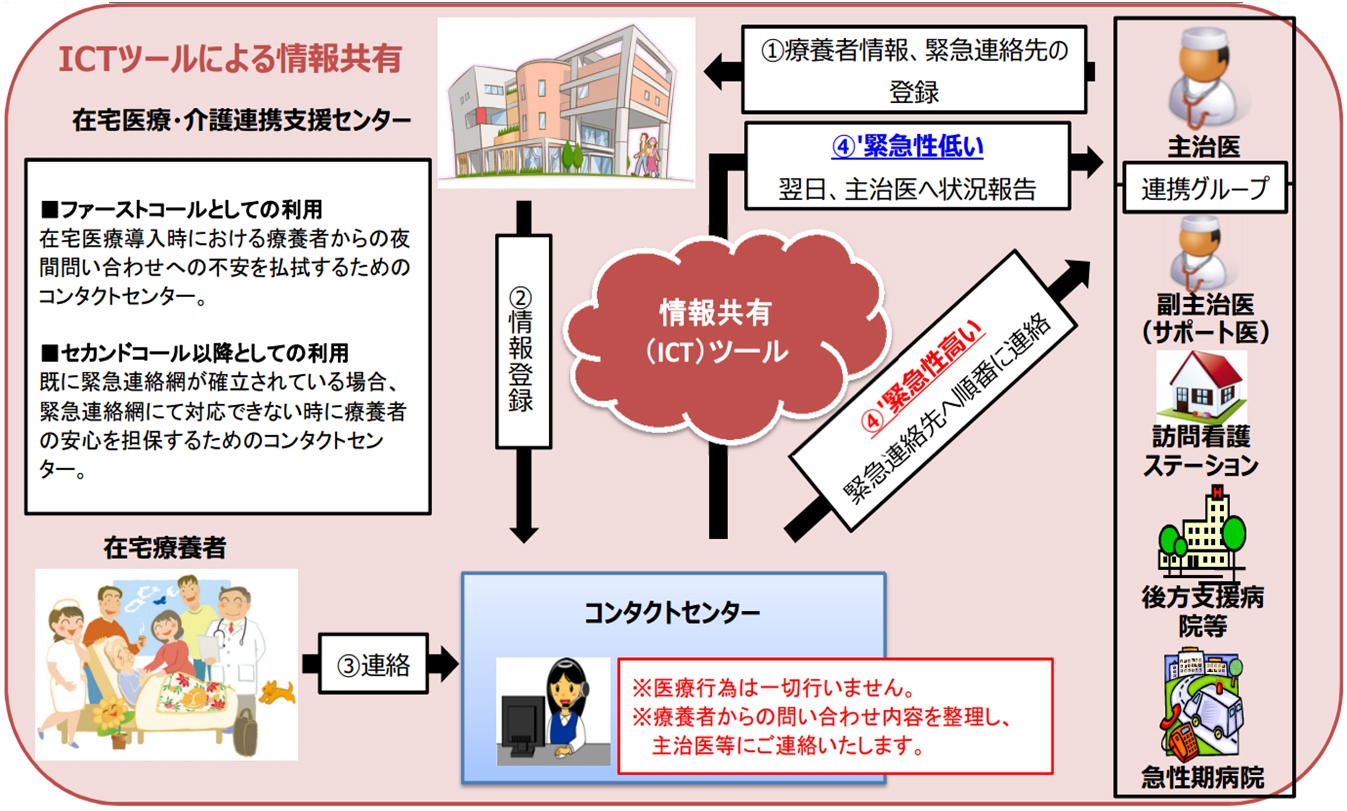
コンタクトセンター
在宅医療・介護連携支援センター開館時間(午前9時~午後5時)以外の夜間、休日等に在宅療養患者からの緊急な連絡に対応する。
1.ファーストコールとしての利用
- 在宅医療導入時における、夜間問い合わせの不安を払拭するため、在宅療養者からのファーストコールをコンタクトセンターにて受け、問い合わせ内容を整理したうえで在宅医等へ連絡します。
2.セカンドコール以降としての利用
- 既に在宅医療を導入している場合、現在構築されている連絡方法を維持しつつ、全ての連絡先に繋がらなかった場合の最終連絡先(繋がる安心)として設定していただきます。
※1)健康相談等の緊急性が低い場合は、翌日以降、情報共有システムを利用して在宅医へ報告し、往診が必要とされるような緊急性が高い場合は、事前に設定した連絡先(優先順)へ連絡します。
※2)医療行為(スタンディングオーダーによる服薬指導等)は不可。
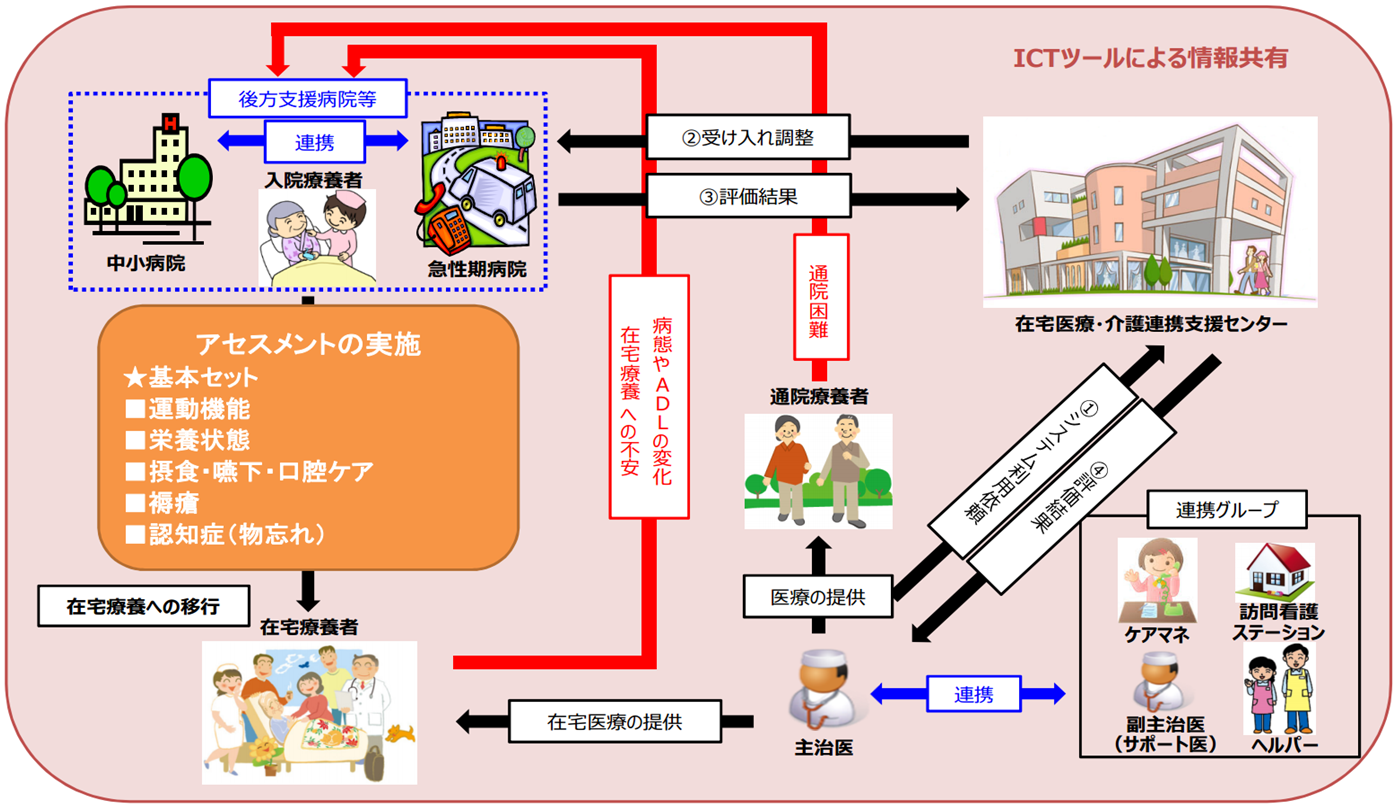
在宅アセスメントシステム
在宅療養へ移行するにあたり、課題の抽出・明確化を図るため、退院時に病態及び在宅療養環境(介護状況等)に対するアセスメントを実施し、安心・安全な在宅療養への移行を支援します。
1.在宅療養への移行支援
- 通院治療が困難となり、在宅療養へ移行する場合
- 在宅療養者の病態やADLに変化があり、在宅療養の継続が一時的に困難となった場合
- 入院治療から在宅療養へ移行する場合
*医療アセスメント
病態から想定されるリスクを抽出し、在宅医療提供の準備を行います。
(アセスメント例:運動機能、栄養状態、摂食・嚥下・口腔ケア・褥瘡・認知症(物忘れ))
*介護・予防アセスメント
療養者の要支援、要介護状況、また、在宅療養における家族の介護への理解・協力の有無を確認し、必要なサービスを検討します。